God Lørdag kjære lesere 🙂
Natta har vært lang og jeg er regelrett i “fibrotåke” og smerter nå som kulda setter inn,noe jeg vil tro at jeg ikke er alene om,så jeg tenkte jeg bare skulle bruke litt av energien til å skrive om litt av hvert rundt dette navnet………FIBROMYALGI!!!
Pasienter med fibromyalgi våkner ofte opp trette og uopplagte til tross for at de tilsynelatende har fått tilstrekkelig søvn. Enkelte undersøkelser tyder på at fibromyalgipasienter har en hjerneaktivitet om natten som ligner på den i våken tilstand. Konsekvensen av dette kan bli at søvnen ikke blir tilstrekkelig dyp!
Fibromyalgi…
Fibromyalgi er en kronisk sykdom som forårsaker smerter i hele kroppen. Sykdommen er definert som et smertesyndrom. Betegnelsen «syndrom» brukes for å beskrive en samling karakteristiske symptomer med varierende eller ukjent årsak.

Hvilke symptomer er vanlige?
Fibromyalgi er ofte forbundet med en lang rekke varierende og diffuse symptomer over hele kroppen. I tillegg til utbredte myofascielle smerter over hele kroppen kan personer som lider av fibromyalgi også oppleve følgende symptomer:
- Nedsatt smerteterskel (allodyni, hyperalgesi)
- Kroniske betennelser
- Utmattelse ( ekstrem tretthet)
- Harde bånd og noduler i muskulaturen (muskelknuter)
- Blir lett irritert eller stresset
- Dype og verkende smerter som kan flytte seg vilkårlig rundt i hele kroppen
- Frysninger og kuldefølelse i kroppen
- Stivhet i muskler og ledd som kan være spesielt ille om morgenen
- Søvnløshet
- Nedsatt immunforsvar
- Problemer med kognitive prosesser og konsentrasjonsvansker ( fibrotåke )
- Dårlig korttidshukommelse
- Muskelsmerter som blir verre ved væromslag
- Hodepine
- Svimmelhet
- Følelse av at fingre eller tær har hovnet opp
- Irritabel tarm syndrom (en tilstand i fordøyelseskanalen som forårsaker luftssmerter og oppblåsthet)
- overfølsomhet for lys og lyd
- Nummenhet og prikking i armer, hender og føtter
- Nevropatiske smerter (stikkende, brennende)
I tillegg er depresjoner og angstlidelser vanlige følgetilstander.
Hva er årsaken til fibromyalgi ?
Fibromyalgi er klassifisert som et syndrom (en samling symptomer ) og man vet svært lite om den nøyaktige årsaken. Antagelig er fibromyalgi en multifaktoriell tilstand forårsaket av en rekke faktorer og det finnes neppe én isolert årsak.
Det at man foreløpig ikke har tilstrekkelig kunnskap om nøyaktige årsaker gjør tilstanden vanskelig og behandle på en effektiv måte.
Sentral sensitisering
De eksakte årsakene til sykdommen er som nevnt ukjente, men symptomene antaes blant annet antatt å være relatert til unormale nivåer av visse signalstoffer i hjernen og endringer i måten nervesystemet (hjerne, ryggmarg og perifere nerver ) prosesserer smertesignaler på.
Endringer i sentralnervesystemet antaes å gi opphav til økt sensitivitet for smertesignaler fra perifere nociceptive nerveender (sentral sensitisering)1. Dette fører til at sensoriske stimuli som normalt ikke er smertegivende, som for eksempel lett berøring av hud, oppleves som smertefullt (allodyni).
Betennelse i sentralnervesystemet
Nylig har det blitt publisert studier som antyder at den økte sensitiseringen forårsakes av en betennelse i sentralnervesystemet.2 Betennelsen kan måles i pasientens spinalvæske.
Andre årsaksfaktorer
Det er antatt at det eksisterer en arvelig og genetisk komponent i forbindelse med fibromyalgi.3 I noen tilfeller kan utvikling av symptomer på fibromyalgi også settes i sammenheng med fysiske eller følelsesmessige påkjenninger og livshendelser. Andre ganger oppstår symptomene i etterkant av skader, sykdommer eller en rekke ulike infeksjoner.
Forekomst av fibromyalgi
Ifølge statistikken rammer fibromyalgi rundt syv ganger så mange kvinner som menn.4 Tilstanden utvikler seg vanligvis mellom 30 og 50 års alder , men kan ramme mennesker i alle aldre, inkludert barn og eldre.
Man vet ikke nøyaktig hvor mange mennesker som er berørt av fibromyalgi. Anslag antyder at fibromyalgi kan påvirke rundt 1 av 20 mennesker globalt. 5
En av de viktigste grunnene til at det ikke finnes nøyaktig kunnskap om hvor mange mennesker som er berørt er at fibromyalgi kan være en vanskelig og tilstand å diagnostisere på grunn av de mange og diffuse symptomene spredt utover hele kroppen, og i mange tilfeller blir ikke sykdommen registrert.
Diagnostisering av fibromyalgi
Manglende konsensus
Det finnes foreløpig ingen nøyaktige tester eller definitiv konsensus rundt diagnosekriterier for fibromyalgi innen legevitenskapen, men diagnosekriterier utarbeidet av American College of Rheumatology (ACR) i 1990 6 er utbredt og benyttes også i Norge for å kvalifisere pasienter for videre utredning i forbindelse med fibromyalgi.
Det kan ofte ta flere år fra en person med fibromyalgi først merker symptomer på sykdommen til diagnosen stilles.7
Diagnostisering av fibromyalgi kompliseres videre av at symptomene til forveksling minner om symptomer på en rekke andre tilstander, som for eksempel kronisk utmattelsessyndrom (ME) og andre muskelsmertesyndromer.
En klinisk diagnose
Fibromyalgi er foreløpig en ren klinisk diagnose. Diagnostiseringen foregår hovedsakelig ved å eliminere en lang rekke andre tilstander som kan forårsake lignende symptomer og utbredte smerter i hele kroppen. Fibromyalgi kan likevel opptre samtidig med en rekke andre lidelser. Andre diagnoser utelukker altså ikke fibromyalgi.
Gjeldende diagnosekriterier
Kroniske smerter over hele kroppen ansees på nåværende tidspunkt som det aller viktigste kriteriet for diagnosen. Kroniske smerter defineres i denne sammenhengen som smerter som har vedvart mer enn tre måneder og som føles på begge sider av kroppen og både over og under midjen.
Trykkømhet i minst 11 av 18 smertepunkter i minst tre av fire av kroppens segmenter må være tilstede, som definert i diagnosekriteriene utarbeidet av ACR.
Nye diagnosekriterier
I 2010 utarbeidet ACR nye oppdaterte diagnosekriterier for fibromyalgi.8 Disse inkluderer selvrapportering (ikke selvdiagnostisering) ved hjelp av 2 smerteskalaer som kalles «Widespread pain index» (WPI) og «Symptom severity scale» (SS). Disse skalaen foreløpig ikke i utstrakt bruk i Norge.
Behandling av fibromyalgi
Det finnes foreløpig ingen kur mot fibromyalgi. Behandling er sentrert rundt smertemestring og begrensning av symptomer. Behandling med legemidler er ofte en kombinasjon av smertestillende/betennelsesdempende og antidepressiva.
Samtaleterapi, kognitiv atferdsterapi og rådgivning hos psykolog er vanlig og kan for mange føre til økt mestring og gjøre sykdommen noe lettere å leve med.
Livsstilsendringer, trening og avspenningsteknikker spiller en viktig rolle. Tilstrekkelig søvn er også svært viktig. Flere studier antyder at spesifikk behandling av søvnproblemer kan gi bedre livskvalitet og ha en positiv effekt på symptomene knyttet til fibromyalgi.9 10
Effekt av trening og fysisk aktivitet
Trening og fysisk aktivitet har vist seg å være spesielt fordelaktig for personer med fibromyalgi og kan blant annet bidra til å redusere smerte og bedre funksjonsevnen.11
Mindfulness
En nylig meta-analyse konkluderte med at mindfulness kan redusere symptomer assosiert med fibromyalgi.12
Hva kan fysioterapeuten gjøre?
Fysioterapi kan være til hjelp på flere områder i forbindelse med fibromyalgi. Behandling hos fysioterapeut fokuserer på å kontrollere og begrense symptomene gjennom ulike former for smertemodulerende behandling og manuelle teknikker for å opprettholde funksjon og bevegelighet i hele kroppen.
Massasje og triggerpunktbehandling kan ha en midlertidig lindrende effekt. Enkelte fysioterapeuter vil også kunne instruere i avspenning og pusteteknikker for å redusere stress. Psykomotorisk fysioterapi vil kunne være nyttig for mange.
Livstilsendringer og trening
Den hittil beste tilgjengelige behandlingen for fibromyalgi på lang sikt er varige livstilsendringer i form av trening og fysisk aktivitet 13 og dette er noe fysioterapeuten i høyeste grad kan bistå med.
Trening fører til at man øker utskillelsen av en gruppe signalstoffer i hjernen som kalles endorfiner. Dette er smertestillende stoffer som kroppen selv produserer og dette er en av årsakene til at trening kan bidra til å lindre smerte og andre symptomer i forbindelse med fibromyalgi.
Gradvis opptrapping av trening
Det er imidlertid viktig med gradvis opptrapping av trening og at treningsprogresjon og belastningsøkning skjer langsomt for å gi kroppen til mulighet til å tilpasse seg et økt aktivitetsnivå.
Denne tilpasningsprosessen skjer en god del saktere hos personer som lider av fibromyalgi enn hos friske personer og dette er viktig å ta hensyn til.
Balanse mellom trening og restitusjon
Personer med fibromyalgi har behov for lengre hvileperioder for å restituere seg etter trening. Samtidig er det viktig å unngå smerteavvikende atferd som kan medføre inaktivitet og forverring av symptomene på sikt.
Hvilke øvelser bør man gjøre ?
Øvelser og trening i forbindelse med fibromyalgi kan innebære alt fra tøyningsøvelser for å forbedre bevegelighet i ledd og lindre smerter og stivhet, til styrketrening for å bidra til å øke muskulær styrke og utholdenhet. Lett kondisjonstrening og jevnlig mosjon spiller også en viktig rolle.14
I tillegg kan korreksjon av kroppsholdning og øvelser for å styrke kjernemuskulaturen også være svært fordelaktig og bidra til å redusere belastningen på verkende og vonde ledd og muskler.
Konkrete målsetninger
Fokus på fysisk aktivitet i hverdagen, som daglige spaserturer eller sykkelturer er viktig. Mange som lider av fibromyalgi synes også det er fordelaktig å ha konkrete målsetninger å strekke seg etter og fysioterapeuten kan hjelpe deg å utforme personlige mål og tilpasse behandlingsopplegg og trening for den enkelte.
Varierende symptomer
Symptomer på fibromyalgi kan variere fra dag til dag og personer med fibromyalgi vil ha både gode og dårlige dager. Aktiviteter som lindrer symptomene en dag kan føre til en oppblussing av symptomer en annen dag. Det å lytte til kroppen og justere aktivitetsnivå og treningsintensitet deretter er derfor essensielt for at trening og fysisk aktivitet skal ha ønsket effekt.
Det er individuelle forskjeller fra menneske til menneske,men for min del så har det med både lavt stoffskifte,IBS,dårlig immu
Dette vet vi om årsakene til fibromyalgi
Flere behandlingsmetoder har vist effekt, men variasjonene er store.
Jeg bestemte meg for å skrive om SLE:
Definisjon
Lupus forekommer i minst fire forskjellige typer:
- Systemisk lupus erythematosus (SLE) er den mest omfattende sykdommen og som er mest omtalt på disse sidene. Oftes menes denne typen når folk snakker om Lupus
- Hud-Lupus angriper huden med ulike former for eksem, men ikke nervesystem eller indre organer
- Medikament-utløst Lupus
- Neonatal Lupus kan oppstå hos nyfødte, men går over av seg selv i løpet av få uker- måneder
Systemisk Lupus Erythematosus (SLE) er den mest kjente og vanligste diagnosen blant de systemiske bindevevssykdommene som er revmatiske sykdommer. Symptomene, blod- og urinprøver er viktige for diagnosen. Ofte betegnes SLE mer upresist som “Lupus”.
Sykdomsårsak
Sykdomsårsaken til Lupus er ukjent, men når sykdommen først har startet, blir immunsystemet overaktivt.
- Immunsystemet angriper deretter kroppens egne organer ved en feil. Det oppstår en revmatisk betennelse i ett eller flere organer. På denne måten kan SLE involvere hud, ledd, nyrer, hjertet, lunger, nervesystemet og blodceller (antall røde- og hviteblodlegemer, samt blodplater). SLE er således en typisk autoimmun sykdom
Forekomst av lupus
SLE er omtrent ti ganger vanligere blant kvinner enn menn. En studie fra OUS, Rikshospitalet viser at ca. 150 personer blir syke med lupus årlig i Norge, og at vi har omtrent 2.600 kvinner med SLE i Norge (referanse: Lerang K, 2012).
- Forekomsten er høyere blant personer som opprinnelig er fra ikke-europeiske land, særlig Asia og Afrika. Data fra USA viser at SLE er vanligst og mest alvorlig blant fargede
Arvelighet
Arvelighet forekommer, men det er likevel sjelden at flere i nær slekt har SLE. Selv blant eneggede tvillinger (de er genetisk identiske) er det bare i 25% risiko for at begge får SLE
- Blant søsken er forekomsten beregnet til 2%, noe som innebærer at 98% ikke å få sykdommen selv om en søster eller bror er syk
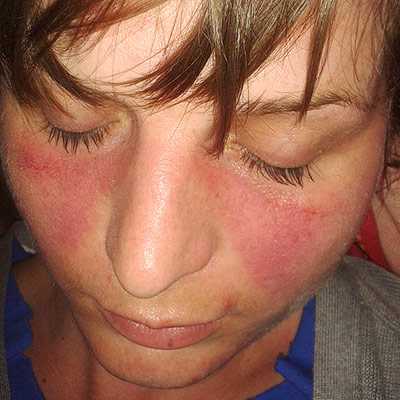
Foto: Sommerfuglutslett ved Lupus. By DoktorinternetSymptomer på lupus
SLE kan ha svært forskjellige symptomer og varierer mye fra person til person. Tidlige symptomer:
- Uforklarlig tretthet (fatigue)
- Nattesvette
- Feber
- Nedsatt appetitt
- Vekttap
- Leddsmerter
- Utslett
- Brystsmerter
Nærmere vurdering og undersøkelser kan avdekke en rekke mer eller mindre typiske funn:
Blod
Anemi (lav blodprosent) kan ha ulike assosierte årsaker relatert til SLE
- Aplastisk anemi
- Hemolytisk anemi (autoimmun)
- Jernmangel
- Kronisk revmatisk betennelse (inflammasjon)
- Medikamentbivirkning (Sendoxan, Plaquenil, Mykofenolat, NSAIDs)
- Milten er for stor (splenomegali)
- Nyresvikt
Antifosfolipid antistoff forekommer hos ca. 40% med SLE
- Antifosfolipid syndrom (Antifosfolipid antistoff, blodpropper eller flere relaterte spontanaborter) forekommer hos ca. 10% med SLE
- Lupus antikoagulant
- Anti-kardiolipin antistoff
- Beta-2-Glykoprotein antistoff
Leukocytopeni (lavt antall hvite blodlegemer)
- Neutropeni (lavt antall neutrofile leukocytter)
- Virus
- Medikamenter
- Stor milt (splenomegali)
- Lymfopeni (lavt antall lymfocytter)
- Aktiv SLE
Tromboctopeni (lavt antall blodplater)
- Medikamenter
- Stor milt
- Økt forbruk
- Trombotisk mikroangiopati
- Antifosfolipidsyndrom (ApLs)
Pancytopeni (lavt antall røde og hvite blodlegemer og mangel på blodplater). Utredning med biopsi (vevsprøve) fra benmarg er nødvendig
- Kan forekomme ved SLE, men uvanlig at alle cellerekkene har lave antall
- Evans syndrom (Autohemolyse + trombocytopeni)
- HLH/MAS (Makrofag aktiverings syndrom)
- Myelofibrose (autoimmun) (referanse: Velo-Garcia A, 2016)
- Lav vitamin B12 / pernisiøs anemi
Hjertet
- Betennelse i hjerteposen (perikarditt)
- Skade på hjerteklaffene (Liebmann-Sachs endokarditt)
- På lengre sikt er risiko for utvikling av hjerte-karsykdommer (ofte arterosklerose) omtrent dobbelt så stor ved SLE sammenlignet med vanlig befolkning (referanse: Schoenfeldt SR, 2012)
- Mer om hjertet ved SLE kan leses her
Hud
- Utslett enten på kinn og over nese (”Sommerfugleksem ”)
- Psoriasis-lignende skjellende utslett (også i hårbunnen med håravfall) eller enten flekkvis på kroppen generelt (Diskoid lupus)
- Mer om hud ved SLE kan leses på separat side her
- Subakutt kutan lupus (SCLE)
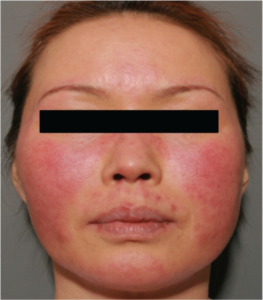
Lupus utslett. Department of Internal Medicine, Konkuk University Medical Center, Seoul, Korea. CC-BY-NC 3.0
Leddsmerter
Leddsmerter er ofte i fingre som også kan hovne opp (artritt)
- Forekomst: 60-100%
- Typer leddskade
- Ledd- og senebetennelser (artritt-tendinitt) er vanlig (70-80%)
- Jaccoud artritt medfører skjeve ledd uten at røntgenbilder viser skjelettskade (ikke erosiv) forekomsten er ca.5%
- Skjelettskade (erosiv artritt) kan ligner på RA (leddgikt) og angriper ca. 5%
Leversykdom
Leversykdom er ikke blant de vanligste komplikasjonene ved SLE
- Det er under diskusjon om forhøyede leverenzymer (i blodprøver) skyldes Lupus betennelse (“Lupus-hepatitt”) eller er overlapp mot autoimmun leverbetennelse som forekommer hyppigere ved SLE
- Imurel, Metotreksat og andre medikamenter kan gi bivirkninger fra leveren
- En latent (“sovende”) infeksjon med Hepatitt B virus kan blusse opp under SLE behandling
Lunger
Lungehinne-betennelse (Pleuritt) er ikke uvanlig
- Lungevevet angripes sjelden ved lupus (lupus-pneumonitt). Andre årsaker må utelukkes
- Mer om lungesykdom ved SLE kan leses her
Munnsår
Munnsår forekommer ved SLE
- Sårene følger ikke alltid aktiviteten i lupus sykdommen
Nervesystem
Hjerne og ryggmarg kan angripes
Nyrer
Et tidlig symptom på at nyrene kan angripes er at urinen skummer
- Nyrebetennelse merkes ofte ikke før bena hovner opp
- Årsaken til slik hevelse er ansamling av “vann” (ødem)
- Hevelsen i bena oppstår fordi blodet mister eggehvite (protein) via betente nyrer
- Etter dager-uker blir proteinnivået i blodet for lavt
- En urinprøve vil tidlig kunne avsløre tegn til nyreaffeksjon og bør alltid gjøres ved utredning og kontroll
- Nyrebetennelse ved SLE kan også medføre høyt blodtrykk og økt risiko for blodpropper
Øye symptomer
Øynene kan angripes ved SLE, men relativt sjelden. Ved symptomer fra øyne bør en rekke årsaker vurderes:
Sol, solarium og lupus / SLE
Blant dem som har SSA eller SSB antistoff er der stor risiko for å få et betydelig soleksem. Det kan faktisk bli alvorlig dersom man er uheldig. Utslettet kan starte et par dager etter påvirkning av sol og vedvare i flere måneder
- Erfaring tilsier at soleksem eller forverring av sykdommen varierer individuelt ved SLE. Enkelte med SSA eller SSB antistoff får aldri soleksem og tåler også solen uten tilbakefall av sykdommen. Noen reagerer med en gang på lys (ultrafiolett stråling, UVA og UVB), mens andre tåler det meste. Man vet ikke hvorfor det er forskjeller, men generelt anbefales forsiktighet med sollys. Generelt anbefales sterk solbeskyttelse for eksempel solkrem med faktor 55 eller mer
- Både sol og solarium kan skade cellene i og under huden. Skadede celler tas hånd om av vårt immunsystem som da blir stimulert og mer aktivt. Det kan medføre produksjon av flere antistoff (anti-dna og andre) som mistenkes å være av betydning for utvikling av SLE. Dermed kan sol utløse eller forverre SLE (referanse Lehmann P, Homey B. .2009)
- Ved bruk av immundempende medikamenter som Metotreksat og Imurel er det påvist litt økt risiko for hudkreft på lang sikt. Soling er en betydelig medvirkende faktor som bør begrenses
- Noen medikamenter kan utløse kraftig soleksem. Blant disse er Plaquenil, Metotreksat, Bactrim og Trimetoprim Sulfa.
- Når en er lite i solen, vil D-vitamin produksjonen i kroppen være lav. Det gjelder spesielt mørkhudede og de med SLE som beskytter seg godt. Lavt D-vitamin kan forverre lupus sykdommen. En kan måle D-vitamin nivået i en blodprøve. D-vitamin tabletter eller egnet kosthold vil rette en mangeltilstand og forebygge problemer
Medikament-utløst Lupus
Det er kjent at medikamenter kan utløse Lupus (SLE) eller lupus-lignende sykdom. I alt er omtrent 100 forskjellige legemidler mistenkt.
- TNF-hemmere. De senere årene har TNF-hemmere som infliksimab (Rixarthon, Inflektra, Remicade), adalimumab (Humira) og etanercept (Benepali, Enbrel) overtatt som de vanligste årsakene til medikament-utløst lupus
- Det er fra tidligere er det kjent at SLE kan utløses av hydralazin som brukes ved vanskelig regulerbart blodtrykk
- Prokainamid eller Amiodaronhydroklorid (Cordarone) mot hjerterytme forstyrrelser
Symptomene kommer ofte at etter det utløsende medikamentet har vært brukt over flere måneder til noen år. Symptomene kan være milde og lite spesifikke, for eksempel begrenset til ledd- eller muskelsmerter. Dermed kan diagnosen være vanskelig. I blodprøver ses SLE- antistoff (anti-histoner er sjelden, men mest typisk) og andre SLE tegn. Til forskjell fra annen SLE, vil symptomene ved medikament-utløst lupus gå helt tilbake etter at det utløsende medikamentet fjernes. Hvis symptomene fortsetter, må annen SLE mistenkes.
Medisinsk Utredning ved mistanke om lupus
Sykehistorien (se ovenfor) er viktig sammen med blod- og urinprøver:
- Blodsenkningsreaksjonen (SR) er høy, mens CRP er nærmest normal
- Antall hvite blodlegemer (leukocytter), røde blodlegemer (erytrocytter) og blodplater (trombocytter) skal måles i blodprøver. De kan være for lave ved SLE
- Urinprøve må sjekkes for protein og røde blodlegemer
- Blodtrykksmålinger gjøres
- Antistoffprøver (“revma prøver” i blod) omfatter ANA-test. Hvis denne testen er positiv (det vil si suspekt på sykdom), vil laboratoriet gå videre med undersøkelse av ANA undergrupper. Disse kan vise typiske SLE tegn (anti-DNA, anti-C1q, anti-Sm og andre undergrupper). Det er høye utslag som er avgjørende, fordi lave titere forekommer også ved andre sykdommer og blant friske personer
- Antifosfolipid antistoff forekommer hos ca. 40% med SLE, Men antifosfolipid syndrom (med blodpropper og / eller spontanaborter) er sjeldnere
- Lupus antikoagulant
- Anti-kardiolipin antistoff
- Beta-2-Glykoprotein antistoff
- Antifosfolipid antistoff forekommer hos ca. 40% med SLE, Men antifosfolipid syndrom (med blodpropper og / eller spontanaborter) er sjeldnere
- Lege undersøkelse vurderer om økt mengde væske (ødem) i kroppen foreligger. Ledd, hjerte og lunger undersøkes også. Huden vurderes for utslett (eksem) på kropp, i ansiktet og hodebunn
Diagnose
Diagnosen baseres på en kombinasjon av symptomer og undersøkelsesfunn fra to eller flere organer (hud + ledd er de vanligste manifestasjonene og påvises hos to av tre med SLE). I tillegg vurderes resultater av laboratorieprøver, inklusiv typiske ”antistoff” (ANA, med undergruppene: DNA, SSA, Sm eller RNP og antifosfolipid antistoff). Forutsetning er at utslagene ikke kan forklares av annen sykdom. Diagnosen kan stilles uavhengig av “kriterier” som er tiltenkt klassifisering ved forskning, men kriteriene er likevel nyttige som en sjekkliste.
Sykdomstilbakefall (residiv) ved lupus
Ved tilbakefall av SLE er symptomer og undersøkelsesfunn forskjellige fra person til person, men en generell regel er at de ligner symptomer og undersøkelsesfunn som sykdommen hos den ekelte startet med.
- Nedsatt allmenntilstand med tretthet, feber/nattesvette, håravfall, leddsmerter, hovne ledd, eksem, nyrebetennelse eller munnsår forekommer.
- Tegn på sykdomsaktivitet i blod- og urin: Blodsenkningsreaksjonen (SR) er høy, lav CRP (stiger likevel noe hvis det foreligger artritt eller betente lunge-hinner (pleuritt), hjertepose-betennelse (perikarditt) eller leddbetennelse (artritt).Celletellinger (lave antall), s- kreatinin (øker hvis nyrefunksjonen reduseres), anti-DNA (antistoff kan øke), anti-C1q (høy i 50% av tilfellene, men ikke spesifikk: se også HUVS), C3 og C4 (lave komplement-faktorer). Urin som inneholder protein og blod tyder på nyrebetennelse
Behandling
Behandling av SLE er individuelt forskjellig, avhengig av hvorledes sykdommen angriper den enkelte og er vanligvis en spesialistoppgave. Blant legemidlene som ofte brukes er:
- Prednisolon (et kortison)
- Plaquenil (hyroksyklorokin)
- Imurel (azathioprin)
- Metotreksat
- CellCept (mykofenolat)
- Benlysta (belimumab)
- Sendoxan (cyklofosfamid)
Treat to Target (EULAR anbefalinger)
Før behandlingen begynner bør det settes et mål for hva en ønsker å oppnå (“Treat to target”). Målet kan være lavere sykdomsaktivitet eller sykdomsremisjon (ingen sykdomsaktivitet), fravær av organaffeksjon (nyrer, hud, nervesystem, lunger, hjerte) og/eller bedre livskvalitet.
- Etter en viss tid (3-6 måneder) evalueres om behandlingsmålet er nådd
Behandling av nyrebetennelse / lupusnefritt her
Prevensjon ved SLE
- Østrogen-holdige p-piller (vanlige p-piller) skal ikke brukes hvis blodprøvene har vist “Antifosfolipid antistoffer”: Lupus antikoagulant, antistoff mot kardiolipin eller beta-2 glykoprotein, eller når SLE-sykdommen er i en aktiv fase. Tilsvarende dersom det foreligger risiko for blodpropp av andre årsaker (tidligere blodpropp, røking, Faktor V Leiden-mutasjon med flere) (referanse: Sammaritano LR, 2014)
- Gestagen preparater kan vanligvis brukes (“minipille”, p-stav, hormonspiral, p-sprøyte, nødprevensjon/angrepille)
Graviditet / Svangerskap ved SLE
- De fleste som får SLE er kvinner mellom 20 og 29 år. Omtrent en av 1000 yngre (fertile) kvinner har SLE. Dermed er svangerskap ved SLE aktuelt for mange. Dessverre foreligger en økt risiko for komplikasjoner både for den gravide og for fosteret ved SLE, men vellykkede svangerskap er likevel, med noen unntak, mulig å gjennomføre.
- Systemisk lupus og svangerskap er beskrevet på egen side her. Et sammendrag:
- Viktig er at sykdommen før svangerskapet er i en rolig fase minst over de siste 6 månedene
- En må ikke bruker medikamenter som kan skade fosteret
- Noen gjør den feilen at de avslutter behandlingen med viktige medikamenter, uten at disse erstattes av medisin som kan brukes under svangerskap (Prednisolon, Plaquenil og Imurel kan brukes av gravide) og risikerer dermed at SLE sykdommen blusser opp, noe som er spesielt ugunstig
- En bør diskutere et planlagt svangerskap ved SLE med revmatolog i god tid, helst mer enn tre måneder på forhånd!!
Ok,da tror jeg at jeg må sette punktum for dagen og legge meg litt nedpå igjen,men dere må alle ha en fortsatt fin Lørdag/Lørdagskveld <3
TA UTROLIG GODT VARE PÅ DEG SELV/HVERANDRE <3
Det er skummelt å se økningen av Covid19 smittede døgn for døgn nå,så husk enda bedre på å holde godt på alle smitteverntiltak!!
DET ER BEDRE MED LITT FOR MYE ENN FOR LITE,FOR VI HAR INGEN FLER LIV Å MISTE <3 <3 <3
God klem fra Eva:)